Zespół Sjögrena nazywany jest też, w związku z występującymi objawami, zespołem suchości. Schorzenie atakuje błony śluzowe doprowadzając do zaburzeń funkcjonowania gruczołów łzowych i ślinianek. Może też mieć wpływ na inne narządy takie jak nerki, żołądek, jelita, naczynia krwionośne, płuca, wątroba, trzustka, a także na nerwy i stawy.
Na Z.S. znacznie częściej niż mężczyźni chorują kobiety po 40 roku życia (90% notowanych przypadków). Prawdopodobna przyczyna takiej dysproporcji są zmiany w gospodarce hormonalnej kobiet związane z menopauzą.
Dokładne przyczyny powstawiania Zespołu Sjögrena nie są znane. Przypuszcza się, że duży wpływ mają czynniki genetyczne i środowiskowe.

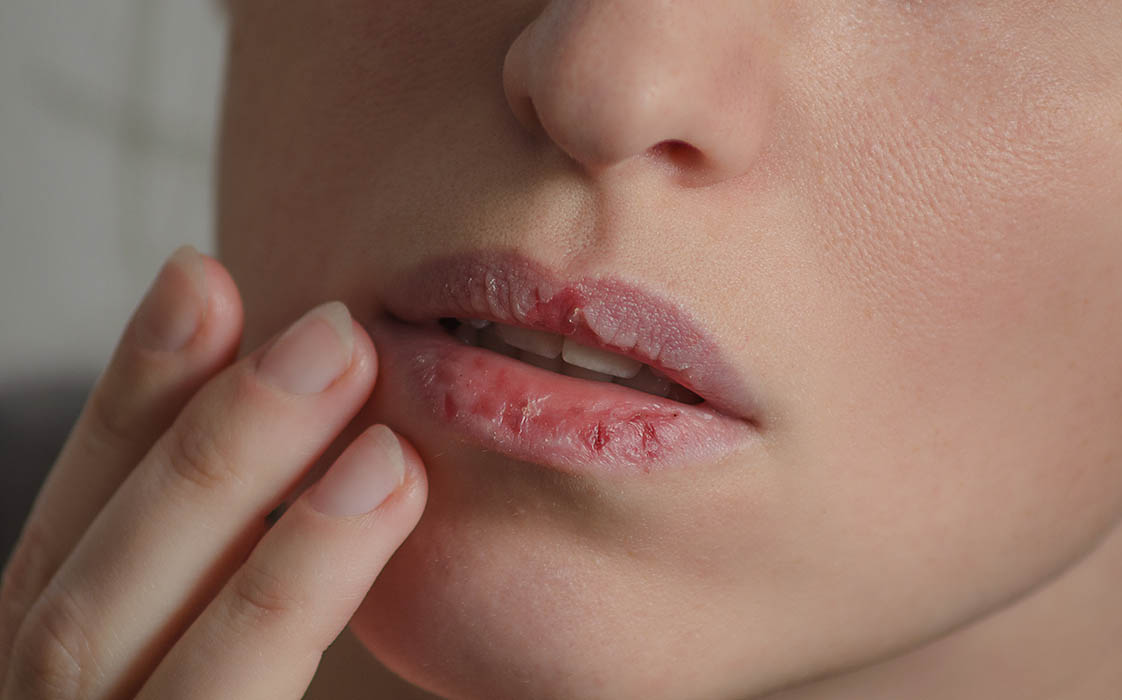
Choroba rozpoczyna się uczuciem suchości w ustach sprawiającej kłopot w czasie mówienia, pojawia się też trudność przełykania suchego pokarmu bez popijania płynem, a następnie uczucie pieczenia śluzówek. W późnej fazie choroby suchość śluzówek obejmuje także przewód pokarmowy i błonę śluzową narządu rodnego u kobiet. Ślinianki przyuszne i podżuchwowe ulegają powiększeniu i często są bolesne przy ucisku.
Zmniejszone wydzielanie łez powoduje uczucie pieczenia powiek określane czasem jako „piasek pod powiekami”, pacjent odczuwa zmęczenie oczu i światłowstręt. Groźnym skutkiem niedoboru łez jest uszkodzenie powierzchni rogówki w postaci ubytków i owrzodzeń, które okulista wykrywa w lampie szczelinowej. Stan niedoboru łez badany jest testem Schirmera.
Pojawiające się u wielu chorych objawy stawowe (bóle i obrzęki stawów) zlokalizowane są niesymetrycznie. U części pacjentów mogą, w przebiegu choroby, pojawić się powikłania narządowe w postaci zmian zapalnych w przewodzie pokarmowym, układzie moczowym, nerwowym, naczyniach krwionośnych i w płucach.
Autoimmunologiczny charakter choroby potwierdza wykrycie w surowicy chorych na Z.S. obecności charakterystycznych autoprzeciwciał (SSA i SSB). W przypadku trudności diagnostycznych rozpoznanie można potwierdzić badaniem mikroskopowym wycinka gruczołu ślinowego wargi, które ujawnia obecność nacieków zapalnych wokół przewodów ślinowych.
Wykazano, że u kilkunastu procent chorych na Z.S. może w obrębie tych nacieków zapalnych dojść do przemiany nowotworowej komórek i rozwoju chłoniaka, dlatego w przypadku szybkiego powiększania się gruczołu pobranie wycinka staje się konieczne.
Taki przebieg choroby określany jest charakterystyczny dla pierwotnego Zespołu Sjőgrena, ale objawy Z.S. pojawić się mogą i to z dużą częstotliwością w przebiegu innych chorób. Często Z.S. występuje wspólne z reumatoidalnym zapaleniem stawów i toczniem rumieniowatym układoweym. W takiej sytuacji lekarz rozpoznaje wtórny zespół Sjőgrena.
opracowano na podstawie publikacji
prof. dr hab. med. Jacek Pazdura

W leczeniu pierwotnego Z.S. powszechnie stosowane są preparaty zastępcze śliny i łez a także leki pobudzające pracę zespołów wewnątrzwydzielniczych.
Prawidłowe leczenie Zespołu Sjögrena wymaga współpracy wielu specjalistów m.in.: reumatologa, okulisty, dietetyka, lekarza POZ a czasem także pulmonologa.

ustalenie zasad diety o działaniu przeciwzapalnym, redukcja masy ciała
w Centrum Radiologii Klinicznej Wilanowska znajdującym się na terenie naszego budynku

W Centrum Reumatologii Reumatika prowadzimy programy badań klinicznych, w których mogą uczestniczyć chorzy Zespół Sjögrena. Udział w programach jest bezpłatny i daje dostęp do najnowocześniejszych terapii na świecie.
Zespół Sjögrena to przewlekła choroba autoimmunologiczna, która wpływa na gruczoły wydzielania w organizmie, w szczególności na gruczoły ślinowe i łzowe. Choroba ta jest stosunkowo rzadka, a jej rozpoznanie nie zawsze jest łatwe. Daje jednak dyskomfort pacjentom i przez to może znacząco wpłynąć na jakość ich życia. W Reumatika diagnozujemy oraz planujemy leczenie zespołu Sjögrena, dlatego możesz umówić się na konsultację z naszym specjalistą.
Rozpoznanie zespołu Sjögrena może być wyzwaniem, ponieważ jego objawy mogą przypominać inne schorzenia, takie jak cukrzyca, toczeń rumieniowaty układowy czy reumatoidalne zapalenie stawów.
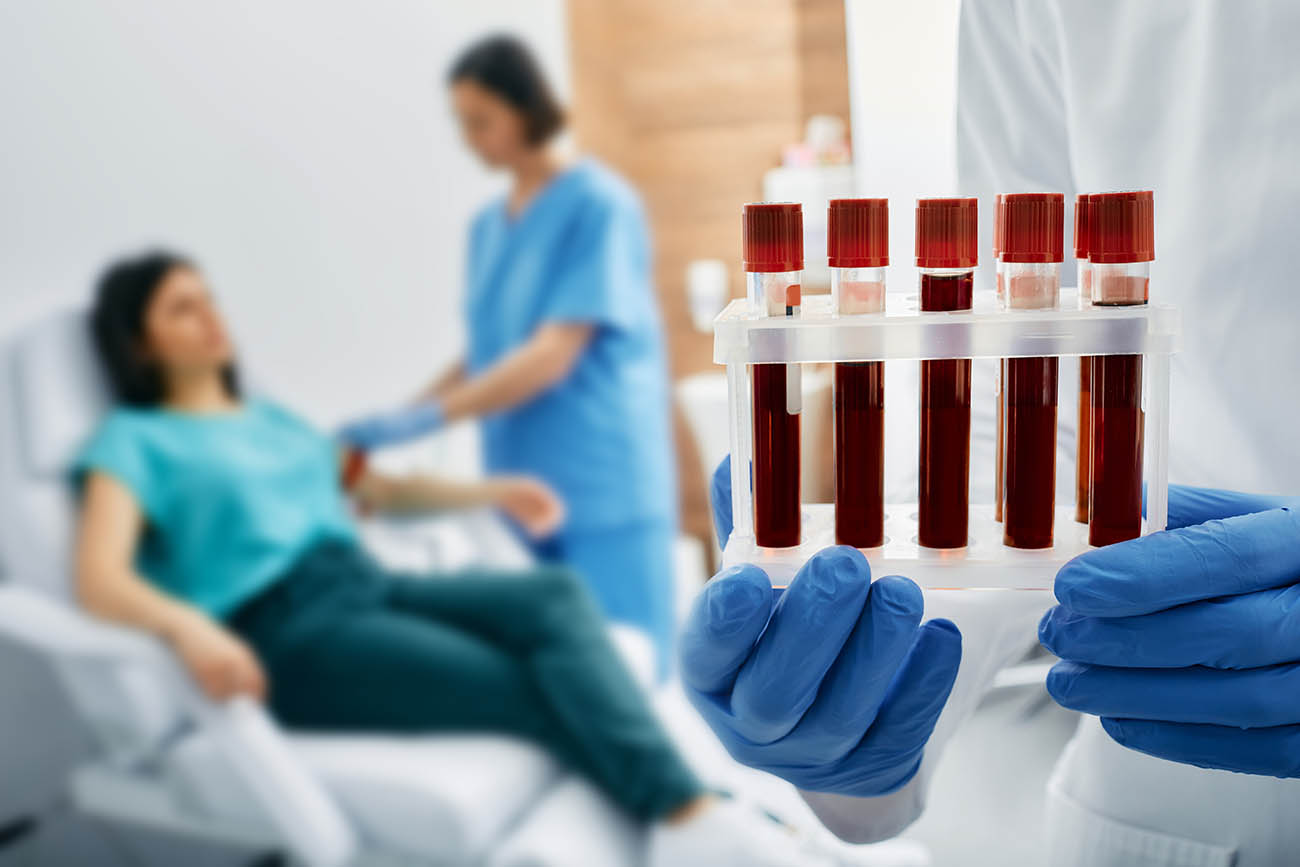
Główne objawy zespołu Sjögrena obejmują suchość w jamie ustnej i oczach, co prowadzi do uczucia pieczenia, drapania i podrażnienia. Ponadto pacjenci często skarżą się na zmęczenie, bóle stawów, opuchliznę i problemy z połykaniem. Aby dokładnie zdiagnozować zespół Sjögrena, lekarz z kliniki Reumatika może zlecić szereg badań, w tym badania krwi, biopsję gruczołów ślinowych lub testy oceny produkcji łez. Jeśli masz niepokojące objawy, nie zwlekaj ze skonsultowaniem ich.
Leczenie zespołu Sjögrena wymaga podejścia wielospecjalistycznego, z udziałem reumatologa, okulisty, stomatologa i innych specjalistów, w zależności od objawów i stanu zdrowia pacjenta. Ostateczny plan leczenia zostanie dostosowany do Twoich indywidualnych potrzeb i skonsultowany, abyś wiedział, jaki jest plan lekarzy i co zamierzają dzięki niemu osiągnąć.
W klinice Reumatika, naszym celem jest zapewnienie kompleksowej opieki medycznej pacjentom dotkniętych zespołem Sjögrena. Bazując na naszym doświadczeniu pomagamy pacjentom skutecznie walczyć z chorobą.